Lupus eritematoso sistemico
Il Lupus Eritematoso Sistemico (LES), comunemente noto come lupus, è una malattia autoimmune cronica classificata tra i disturbi sistemici del tessuto connettivo. Può colpire più organi e sistemi, inclusi pelle, reni, articolazioni, sistema cardiovascolare, sistema nervoso e sistema ematopoietico che forma il sangue.
Se non trattata o gestita male, la SLE può portare a danni permanenti e spesso a più organi. La malattia si manifesta molto più frequentemente nelle donne che negli uomini. Uno dei sintomi precoci più caratteristici è un’eruzione cutanea a forma di farfalla che attraversa guance e naso, che è diventata il simbolo della consapevolezza del lupus.
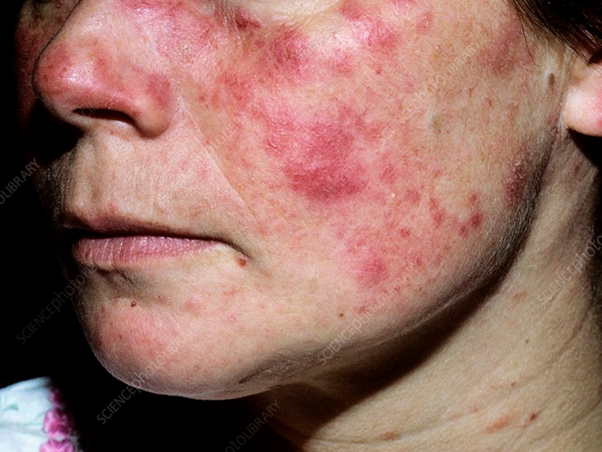
Segni del lupus
Il lupus può colpire molte parti del corpo e i suoi sintomi spesso compaiono gradualmente. I sintomi comuni a cui prestare attenzione includono:
- Fatica e debolezza generale
- Dolore articolare e gonfiore
- Eruzione cutanea a forma di farfalla sul viso sulle guance e sul naso
- Febbre senza causa evidente
- Perdita di capelli (alopecia non cicatriziale)
- Ulcere alla bocca
- Sensibilità alla luce solare (fotosensibilità)
- Lividi o sanguinamenti inspiegabili
Poiché questi sintomi possono sovrapporsi ad altre condizioni, il riconoscimento precoce e la valutazione medica sono essenziali per prevenire danni agli organi e migliorare gli esiti a lungo termine.
Cause e fattori di rischio
La causa esatta del lupus rimane sconosciuta, ma le ricerche mostrano che si sviluppa in individui geneticamente predisposti quando combinato con fattori ambientali o biologici. Questi possono includere:
- Infezioni
- Fattori ormonali (l’estrogeno gioca un ruolo nella maggiore prevalenza tra le donne)
- Farmaci (lupus indotto da farmaci)
- Fattori scatenanti ambientali come la radiazione ultravioletta (UV)
Il lupus non è ereditario direttamente, ma la suscettibilità genetica aumenta il rischio, specialmente se c’è una storia familiare di malattie autoimmuni.
Perché una diagnosi precoce è importante
Poiché il lupus presenta una vasta gamma di sintomi e può imitare altre condizioni, la diagnosi è spesso ritardata. Tuttavia, una diagnosi ritardata peggiora la prognosi e rende più difficile raggiungere la remissione a lungo termine. Il riconoscimento e il trattamento precoce sono fondamentali per:
- Prevenire danni irreversibili agli organi
- Migliorare la qualità della vita
- Ridurre le riacutizzazioni e i ricoveri
- Prolungare la sopravvivenza
Diagnosi
Nella pratica clinica, i medici utilizzano i criteri di classificazione EULAR/ACR 2019. La diagnosi richiede:
- Anticorpi antinucleari (ANA) > positivi 1:80 sulle cellule Hep-2 (necessari per la classificazione)
- Un punteggio di almeno 10 punti, basato su una combinazione di criteri clinici e immunologici
I criteri clinici includono:
- Febbre sopra i 38,3°C
- Perdita di capelli non cicatriziale (alopecia)
- Ulcere orali
- Crisi epilettiche, psicosi o delirio
- Pericardite acuta o versamento pleurale
- Basso numero di piastrine (trombocitopenia) o globuli bianchi (leucopenia)
- Coinvolgimento renale (proteinuria > 0,5 g/giorno)
È importante sottolineare che questi sintomi non devono manifestarsi contemporaneamente — possono manifestarsi in fasi diverse della malattia.
Sebbene i criteri di classificazione guidino la diagnosi, il lupus può talvolta essere confermato clinicamente anche se non tutti i criteri sono soddisfatti, riflettendo la presentazione complessa e variabile della malattia.
Trattamento del lupus
Il SLE richiede cure multidisciplinari, con trattamenti focalizzati sulla sopravvivenza, la protezione degli organi, la prevenzione delle riacutizzazioni e la qualità della vita.
Approcci standard:
- Agenti antimalarici per la maggior parte dei pazienti senza controindicazioni
- Glucocorticosteroidi per controllare l’infiammazione e l’attività patologica
- Agenti immunosoppressivi e citotossici, utilizzati a seconda della gravità e del coinvolgimento degli organi
Obiettivi del trattamento:
- Terapia immunosoppressiva intensiva nelle malattie precoci per prevenire danni irreversibili
- Gestione a lungo termine per ridurre le ricadute
- Trattamento delle comorbidità (ipertensione, infezioni, anemia, diabete, miosite), che sono comuni nei pazienti con LES
Epidemiologia
L’incidenza globale del lupus eritematoso sistemico è stimata tra 0,5 e 30 casi ogni 100.000 persone all’anno, con una prevalenza più elevata nelle donne in età fertile. Il miglioramento del riconoscimento delle forme lievi ha portato a un aumento dei tassi di diagnosi in tutto il mondo.
